Ospedali sempre più sotto stress per il riscaldamento climatico
Lo scorso anno in Italia 18mila vittime dovute al caldo, e a luglio sono aumentati del 30% gli accessi nelle strutture sanitarie. Servono risorse per evitare di essere sempre in emergenza
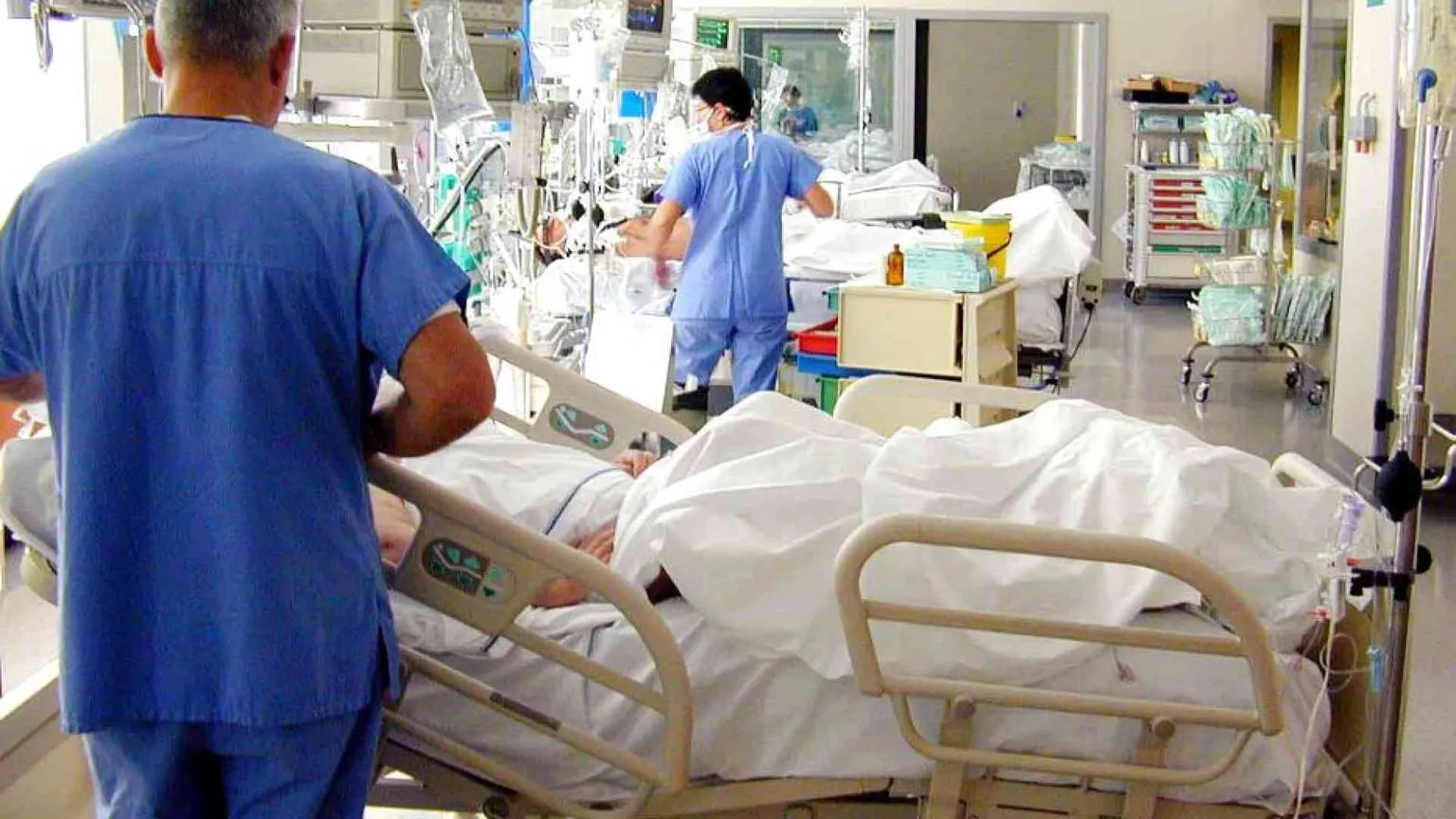
Un caldo mortale. Nell’estate dell’anno scorso l’Italia ha contato oltre 18mila vittime, soprattutto donne, a causa degli effetti del caldo: quasi un terzo del totale in Europa. Recentemente l’Istat ha segnalato che in Italia «i cambiamenti climatici stanno assumendo rilevanza crescente anche sul piano della sopravvivenza, per un Paese in cui sono sempre più numerosi i grandi anziani». E quest’anno le ondate di calore sono state ancora più intense lungo la penisola: a luglio Giovanni Migliore, direttore della Federazione italiana aziende sanitarie e ospedaliere (Fiaso), spiegava che gli ospedali italiani stavano registrando «un aumento medio di accessi del 30%». Il cambiamento climatico impone di cambiare anche i nostri ospedali. A livello strutturale, dato che scelte energetiche e architettoniche sono al centro della resilienza degli edifici di pubblica utilità come gli ospedali, e a livello sanitario, dato che l’emergenza climatica entra dal pronto soccorso.
Prendiamo solo luglio. A metà mese il quotidiano londinese “The Times” titolava «Rome, the Infernal City» alterando la famosa locuzione “eterna” in un aggettivo che meglio inquadrava un caldo luciferino. Per dare un’idea, Roma ha registrato il record di 41,8 gradi, superando quello dello scorso anno di 40,7. Nel resto d’Italia nello stesso mese l’ospedale Cardarelli di Napoli segnava il maggior numero di ingressi al pronto soccorso dai tempi del Covid-19. In Alto Adige, causa distrazione e ghiacciai sempre più inconsistenti, si sono contati oltre venti morti tra i turisti impegnati in escursioni in montagna. In quest’ultimo caso si tratta di fatalità, ma in generale questo caldo “assassino” sarà sempre più implacabile. Secondo un report presentato al Senato americano, il rischio di mortalità globale legato al caldo potrebbe salire a 85 morti ogni 100.000 persone entro il 2100. Si tratta di una cifra paragonabile all’impatto di mortalità di tutte le malattie infettive e parassitarie di oggi (al di fuori del Covid-19). Gli effetti si faranno sentire soprattutto in paesi caldi e in particolare nelle aree “hot spot”, come quella del Mediterraneo. E dovremo preoccuparcene anche a causa dell’alta presenza di anziani: secondo i dati della Società italiana di medicina ambientale (Sima) riportati da Green Report, più del 60% dei 61mila decessi dovuti al caldo estremo registrati in Europa nel 2022 si sono verificati oltre gli 80 anni di età e l’Italia è il paese che vanta il più alto numero di ultraottantenni a livello continentale.
Cosa facciamo sapendo che viviamo in un hot-spot, che il riscaldamento globale non si nasconde più all’ombra del sole agostano e che, tra l’altro, rischiamo di perdere turisti? Sempre a luglio Karl Lauterbach, ministro della Salute della Germania in vacanza nel Belpaese, ha dichiarato: « In Italia il turismo non ha futuro, fa troppo caldo. Usate le chiese come celle frigorifere». È un medico, ma in questo caso la sua diagnosi è sbagliata: esiste il turismo – perfino fiorente – anche in paesi molto più caldi dell’Italia. Ma è vero che bisognerà organizzarsi per affrontare le prossime stagioni estive che avranno esigenze diverse, dettate dai cambiamenti climatici e non più solo dai turisti. Per questo, spiega il presidente di Fiaso Migliore, «le aziende sanitarie e ospedaliere stanno modulando la capacità di accoglienza, con posti letto aggiuntivi nelle medicine interne o ambulatori dedicati ai codici minori per alleggerire il carico di accessi nei pronto soccorso». E questo riguarda la risposta sanitaria.
A livello strutturale, la risposta è a macchia di leopardo. Gli ospedali devono migliorare per accogliere le persone ma anche per consumare meno energia dato che il settore sanitario è responsabile del 4% delle emissioni di CO2 a livello globale. In Italia esistono alcuni casi di eccellenza. Ad esempio, il Meyer di Firenze è stato il primo ospedale italiano a misurarsi sull’efficienza, introducendo sistemi avanzati di ventilazione, climatizzazione e illuminazione per ridurre al minimo i consumi energetici e le sue zone esterne sono state certificate per l’ottima gestione secondo principi biologici. Pensando ad iniziative diverse, nella struttura di San Donato Milanese si servono menu ospedalieri a km zero, mentre l’Ospedale Brotzu di Cagliari ha adottato una pavimentazione ecologica e il San Camillo di Roma coperture dei parcheggi con pannelli solari. Soprattutto, in Italia numerose strutture ospedaliere partecipano al progetto europeo “RES – Renovable Energy Sources”, il cui obiettivo è ridurre le emissioni di CO2 prodotte dai 15mila ospedali presenti in Europa: l’Istituto Europeo di Oncologia, l’ospedale San Matteo di Pavia, l’istituto Humanitas di Rozzano, gli ospedali di Ravenna, Rimini, Forlì, Cesena, Genova e Torino. Sempre Humanitas ha inaugurato nel 2020 Emergency Hospital 19, struttura sanitaria autosufficiente, indipendente e ottimizzata a livello energetico, che risponde ad un principio di sostenibilità tecnica, sociale, energetica e ambientale. Nascerà poi un ospedale green a Sesto San Giovanni: la Città della Salute e della Ricerca, costruita secondo criteri di risparmio energetico, con un parco verde di 450mila metri quadrati, in cui avranno un ruolo centrale orti e frutteti con scopi essenzialmente terapeutici.
Questi sono lampi di eccellenza, che purtroppo non compensano il disagio quotidiano dell’assistenza sanitaria pubblica in Italia. Preoccupa il fatto che, quando arrivano gli effetti del caldo l’intervento sanitario sia visto solo in termini di emergenza (pronto soccorso e case della salute) mentre i passi più importanti sono quelli che dovrebbero attuare i medici di famiglia e di base (per esempio, revisione ed eventuale integrazione immediata della terapia) e i servizi di assistenza sociale. Finisce così (quasi) tutto sulle spalle dei pronto soccorso, dall’accoglienza alla diagnosi. Spalle già troppo provate dall’ordinaria amministrazione: quest’estate un’analisi della Federazione medici internisti ospedalieri mostrava come il 15% degli ambulatori fossero chiusi e così i medici costretti agli straordinari. E questi mesi sono diventati davvero caldi per il boom di accessi all’emergenza sanitaria innescato dalle ondate anomale. Indicativo il fatto che il Mef indichi che nei prossimi anni il rapporto tra investimenti regionali in sanità e Pil regionale toccherà minimi storici, al 6,2%, contro una media Ue dell’8%, mentre Francia e Germania viaggiano intorno al 10%. Anche per questo, dal 2001 al 2019, gli ospedali italiani hanno perso 65mila posti letto, pur se nello stesso periodo sono quasi raddoppiati i fondi pubblici per le aziende sanitarie private.
Varrebbe la pena ricordare che il Pnrr nacque in seguito ai danni inflitti dal Covid: inizialmente doveva potenziare soprattutto ospedali pubblici e personale medico, provati allo stremo dalla pandemia. E invece oggi due su tre dei reparti di degenza degli ospedali italiani non usa sistemi di condizionamento fissi ma apparecchi domestici. Specializzandi precari, infermieri che mancano e sempre meno medici che scelgono il pubblico: i fondi del Pnrr dovevano servire anche ad invertire la tendenza. E invece nel Piano Nazionale si legge qualcosa sul tema solo alla voce “Ospedali sicuri e sostenibili”, che destina giusto 3 miliardi di euro (sui 190 complessivi) per la realizzazione di interventi di manutenzione antisismica.
© RIPRODUZIONE RISERVATA
 Seguici anche su Google Discover di Avvenire
Seguici anche su Google Discover di Avvenire 







