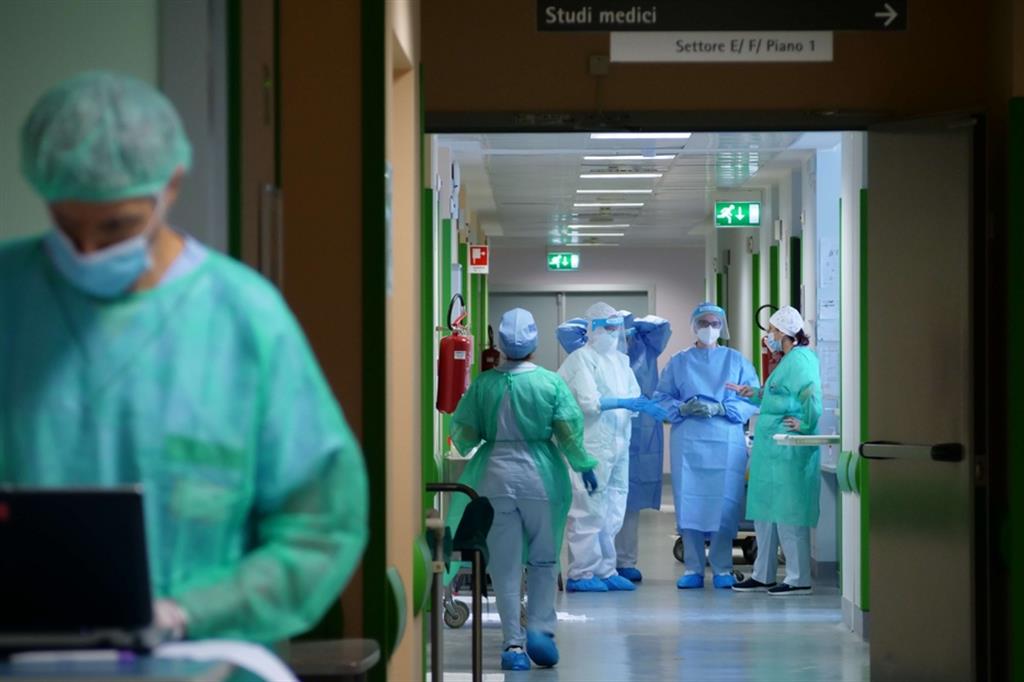
Personale sanitario al lavoro nei reparti Covid dell’ospedale Niguarda di Milano - Foto Niguarda
I suoni della terapia intensiva si distinguono nel lungo corridoio le cui grandi finestre affacciano sui 14 letti, tutti occupati. Sono i bip dei sensori, gli stantuffi dei respiratori automatici, sono i sospiri affannosi che filtrano dai caschi dell’ossigeno azionati 24 ore su 24. È uno spettacolo sonoro cupo, ritmato, sinistramente cadenzato. Qualche paziente di quelli semicoscienti lo percepisce. Altri no. Il 40enne Luigi (il nome è di fantasia) ha smesso di ascoltare il suo stesso respiro lunedì, quando si è arreso al Covid-19. Non riteneva il vaccino necessario e ha preferito non immunizzarsi. Il suo letto, al secondo piano del padiglione Rossini dell’ospedale Niguarda di Milano, è di nuovo occupato.
Tanti come Luigi rifiutano la profilassi. Sono il 65% dei 144 ricoverati per Covid, 130 dei quali hanno trovato posto nei reparti ordinari, come quello di Malattie infettive del nosocomio milanese. Questo ospedale è uno dei più importanti del Nord Italia, con i suoi 1.000 posti letto e quasi 5.000 dipendenti. Di terapie intensive il Niguarda, tra i maggiori centri trapiantologici del Paese, ne ha quattro, per un totale di 33 posti letto, che sono arrivati a triplicare quando, nel novembre 2020, l’ospedale diede ricovero contemporaneamente a 340 persone, 40 delle quali in intensiva.
L’identikit di quelli che non ha fatto la profilassi: hanno un’età più bassa dei vaccinati e più raramente
presentano copatologie. Vanno incontro spesso a degenze più lunghe
Allora, chi più chi meno, tutti i quasi 60 reparti del nosocomio prestarono letti e uomini per fronteggiare l’emergenza nuova e interminabile. Dodici di queste unità operative afferiscono al Dipartimento medico polispecialistico, uno dei dieci del Niguarda. A guidare il Dipartimento è stato chiamato il primario della struttura complessa di Reumatologia, il bergamasco Oscar Epis, molto a suo agio a dispensare terapie tra i letti dei pazienti, decisamente meno a produrre e firmare carte per la burocrazia nel suo spazioso ufficio, dove fa bella mostra di sé una maglia autografata dello juventino Marchisio. «È tutto diverso da un anno fa – dice – quando non c’erano i vaccini. E anche la prima ondata è un ricordo. I reparti stanno tenendo. Almeno al momento le limitazioni sono contenute ma chi ha deciso di non immunizzarsi ci crea grossi problemi».
Due in particolare: «I non vaccinati hanno un’età più bassa rispetto agli altri ricoverati e più raramente presentano copatologie. Queste persone vanno incontro spesso a degenze più lunghe di chi si è immunizzato. Ora, se ho un letto occupato più a lungo, avrò più problemi a gestire altre situazioni. Perché i letti non sono infiniti e neanche il personale, già alle prese con le quarantene, lo è – incalza Epis –. Alla fine a pagare questo stato di cose sono gli altri pazienti».
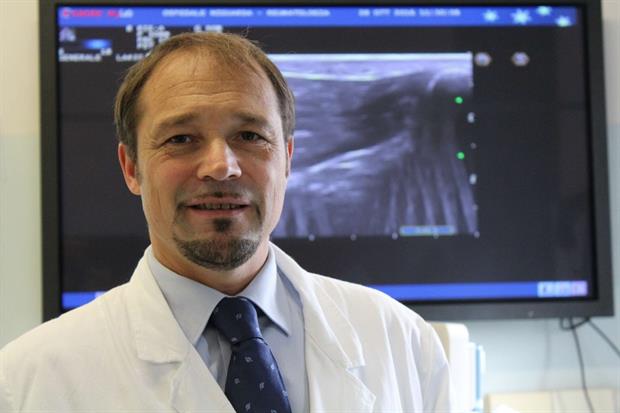
il primario della struttura complessa di Reumatologia, Oscar Epis - Foto Niguarda
Che magari con il Covid non c’entrano nulla ma «che hanno necessità di cure di alta intensità. Davvero non capisco: i dati sull’utilità dei vaccini sono inequivocabili, eppure li si rifiuta. Su certe scelte contro i no-vax – si azzarda a osservare – sarei stato molto più drastico... anche se, e qui non si discute, da medico devo curare tutti». Pure quelli che accampano pretese singolari... «Non pochi – riprende Epis – quando varcano le porte dei reparti vogliono mettere le cose in chiaro, a modo loro: "Datemi solo gli anticorpi monoclonali", chiedono. Ecco, il vaccino non lo vogliono, i monoclonali, che magari sono stati testati su un numero di persone enormemente inferiore, sì. Dovrebbero mettersi la mano sulla coscienza e domandarsi quali conseguenze arrecano alla società nella quale vivono e quali ritardi pagano gli altri pazienti, per esempio gli oncologici, a causa dei loro lunghi e in gran parte evitabili ricoveri». Il secondo problema Epis non lo espone a chiare lettere «perché io devo pensare a curare».
Ma è presto detto. Se un paziente in terapia intensiva costa mediamente circa 4.000 euro al giorno, un mese di degenza costringerà l’erario, e quindi il contribuente, a sborsare 120mila euro. Non proprio problemi secondari per un Sistema sanitario nazionale che fatica a reggere questi ritmi.
Nello stesso Padiglione dove si trovano alcuni dei reparti Covid a media intensità, e cioè nel Blocco Nord, ci sono le stanze di degenza della pediatria. Colori e fantasia dell’arredamento sono eloquenti e aiutano i piccoli pazienti ad ambientarsi. Nella sala d’attesa alcune mamme aspettano di parlare con i medici.
Quattro bambini sono ricoverati a causa del Covid, sono piuttosto fragili ma la loro prognosi è incoraggiante e i medici contano di poterli dimettere a breve. «L’alta contagiosità che non risparmia bambini e ragazzi è un segno di riconoscimento della variante Omicron – dichiara Epis –, ma pur se i pazienti vaccinati sono molto più al sicuro, e il quadro clinico sta cambiando in meglio anche grazie ad alcuni anticorpi monoclonali e all’avvento dei farmaci antivirali, non significa che la pericolosità del virus sia svanita».
Anche se, proprio il minore impatto a livello patologico, è dimostrato da un altro dato: i tantissimi asintomatici. «Molti scoprono di essere positivi dopo che accedono da noi per altre cause: un incidente stradale, la frattura di un femore o di un bacino, un trattamento chemioterapico. Quando sono qui fanno il tampone che rivela la positività e quindi li "etichetta" come pazienti Covid. Questa condizione – chiarisce il reumatologo – ci ha spinto a creare reparti polispecialistici e "letti fluidi" che ospitano malati con patologie molto diverse tra loro e che sono trattati da specialisti che non possono riceverli direttamente nei reparti specifici».
Si tratta di una delle tante "trasformazioni" del Niguarda di questo periodo, in cui l’ospedale, a lungo hub per il Covid, ha dato risposte a migliaia di cittadini. Un’altra, di queste trasformazioni, riguarda il Blocco Dea, il Dipartimento Emergenza Urgenza, nel settore Est dell’ospedale, tra i più attrezzati del Paese. Qui ci sono gli spazi del Pronto soccorso, che non finisce quasi mai di essere affollato, qualche volta per necessità del tutto marginali. In quest’area c’è un’altra terapia intensive Covid che si va riempiendo. «Ma questi reparti e lo stesso Pronto soccorso – evidenzia Epis – potrebbero essere molto meno frequentati se noi facessimo tesoro di quanto vissuto sinora, e cioè se ci fosse un’adeguata "scrematura" di casi da parte dei medici di medicina generale, in molti casi difficili da reperire durante le prime ondate».
Quale altra eredità ci lascia questa pandemia? «Temo dovremo ancora scoprirla – ammette il primario –; perché oltre ai problemi dei pazienti cronici che a lungo si sono visti interrompere visite, interventi, esami e consulti, solo in parte recuperati grazie alla telemedicina, abbiamo perso tante prime visite. Intendo tante diagnosi precoci o tempestive. Di malati oncologici e cardiologici certo, ma anche di pazienti che fanno meno "rumore": quelli diabetici o reumatologici che, assieme ai bambini e ragazzi che hanno fortemente subito la pandemia a livello psicologico, costituiscono l’eredità indiretta, sommersa e inquietante di questa pandemia, le cui conseguenze sono difficilmente decifrabili».

















